Thuốc Xorunwell là thuốc gì ? Dưới đây là nội dung tờ hướng dẫn sử dụng gốc của Thuốc Xorunwell (Thông tin bao gồm liều dùng, cách dùng, chỉ định, chống chỉ định, thận trọng, dược lý…)
1. Tên hoạt chất và biệt dược:
Hoạt chất : Doxorubicin
Phân loại: Thuốc chống ung thư. Nhóm anthracyclin
Nhóm pháp lý: Thuốc kê đơn ETC – (Ethical drugs, prescription drugs, Prescription only medicine)
Mã ATC (Anatomical Therapeutic Chemical): L01DB01.
Biệt dược gốc:
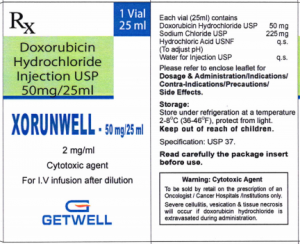
Biệt dược: Xorunwell
Hãng sản xuất : M/s Getwell Pharmaceuticals
2. Dạng bào chế – Hàm lượng:
Dạng thuốc và hàm lượng
Dung dịch đậm đặc pha truyền tĩnh mạch 10mg/ 5ml ; 20mg/10ml và 50mg/25ml
Thuốc tham khảo:
| XORUNWELL-L 20mg/10ml | ||
| Mỗi ml dung dịch đậm đặc có chứa: | ||
| Doxorubicin | …………………………. | 2 mg |
| Tá dược | …………………………. | vừa đủ (Xem mục 6.1) |

| XORUNWELL 50mg/25ml | ||
| Mỗi ml dung dịch đậm đặc có chứa: | ||
| Doxorubicin | …………………………. | 2 mg |
| Tá dược | …………………………. | vừa đủ (Xem mục 6.1) |

| XORUNWELL 10mg/5ml | ||
| Mỗi ml dung dịch đậm đặc có chứa: | ||
| Doxorubicin | …………………………. | 2 mg |
| Tá dược | …………………………. | vừa đủ (Xem mục 6.1) |

3. Video by Pharmog:
[VIDEO DƯỢC LÝ]
————————————————
► Kịch Bản: PharmogTeam
► Youtube: https://www.youtube.com/c/pharmog
► Facebook: https://www.facebook.com/pharmog/
► Group : Hội những người mê dược lý
► Instagram : https://www.instagram.com/pharmogvn/
► Website: pharmog.com
4. Ứng dụng lâm sàng:
4.1. Chỉ định:
Doxorubicin được sử dụng thành công trong rất nhiều bệnh tân sinh chẳng hạn như bệnh bạch cầu nguyên bào lympho cấp, bệnh bạch cầu nguyên bào tủy cấp, butch Wilms, u nguyên bào thần kinh, sarcoma xương và mô mềm, ung thư vú, ung thư buồng trứng, ung thư bàng quang, ung thư tuyến giáp, ung thư dạ dày, bệnh Hodgkin, u lympho ác tính ung thư phế quản, trong đó tế bào nhỏ loại histologic đáp ứng nhiều nhất so với các loại tế bào khác.
Doxorubicin cũng được chỉ định để trị liệu bổ sung ở phụ nữ có băng chứng bị nổi hạch bạch huyết nách sau khi cắt bỏ ung thư vú ban đầu.
4.2. Liều dùng – Cách dùng:
Cách dùng :
Hướng dẫn cách dùng
Doxorubicin không được dùng tiêm trong vỏ, tiêm bắp, tiêm dưới da hoặc truyền trong thời gian dài.
Dung dịch thuốc được đưa qua ống truyền tĩnh mạch với NaCl 0,9% hoặc dextrose 5% vào tĩnh mạch lớn, dùng kim truyền, từ 2 đến 3 phút. Kỹ thuật này giảm thiểu nguy cơ huyết khối hoặc sự thoát mạch, có thể dẫn đến viêm mô tế bào tại chỗ và hoại tử nặng.
Tỷ lệ hấp thu phụ thuộc vào kích thước tĩnh mạch, liều dùng. Tuy nhiên, liều dùng nên được truyền trong không ít hơn 3 đến 5 phút. Nếu có vết ban đỏ dọc theo tĩnh mạch hoặc đỏ bừng mặt cho thấy đã truyền quá nhanh. Cảm giác nóng rát hoặc đau nhức cho thấy thuốc đã lan vào mô xung quanh, cần chấm dứt tiêm truyền ngay và bắt đầu với tĩnh mạch khác. Thuốc lan vào mô xung quanh có thể xảy ra không gây đau.
Không nên trộn lẫn Doxorubicin với heparin hoặc fluorouracil vì có báo cáo răng những loại thuốc này không tương hợp và có thể gây kết tủa. Tránh dùng với các dung dịch kiềm, có thể dẫn đến sự thủy phân của doxorubicin. Trước khi có nhiêu thông tin về tính tương hợp, đề nghị không nên trộn lẫn doxorubicin với các thuốc khác.
Trước khi sử dụng, sản phẩm thuốc tiêm nên được kiểm tra bằng cảm quan các phân tử vật chất và sự đổi màu, nếu điều kiện đóng gói cho phép
Liều dùng:
Truyền tĩnh mạch
Liều doxorubicin phụ thuộc vào phác đồ, tình trạng sức khỏe và quá trình điều trị trước đây của bệnh nhân.
Để tránh bệnh cơ tim, khuyến cáo tổng liều tích lũy suốt đời của doxorubicin (bao gồm cả thuốc liên quan nhu daunorubicin) không nên vượt quá 450-550mg/m² diện tích bề mặt cơ thể. Nếu bệnh nhân bị bệnh tim đồng thời hoặc từng có xạ trị trung thất /màng ngoài tim, từng điều trị với các tác nhân alkyl hóa hoặc điều trị đồng thời với các tác nhân có khả năng gây độc tim, và bệnh nhân có nguy cơ cao (tăng huyết áp động mạch > 5 năm, tồn thương van tim, cơ tim hoặc mạch vành trước đó, trên 70 tuổi) thì không nên vượt quá tổng liều tối đa 400 mg/m2 diện tích bề mặt cơ thể , và cần theo dõi chức năng tim của những bệnh nhân này.
Liều dùng thường được tính trên diện tích bề mặt cơ thể. Trên cơ sở này, liều 60-75 mg/m² diện tích bề mặt cơ thể mỗi ba tuần được khuyến cáo khi sử dụng một mình doxorubicin. Nếu sử dụng trọng lượng cơ thể để tính toán liều, khuyến khích liều 1,2-2,4 mg / kg. Nếu sử dụng kết hợp với các chất chống khối u khác có cùng độc tính, chẳng hạn như tiêm tĩnh mạch liều cao cyclophosphamide hoặc các hợp chất anthracycline như daunorubicin, idarubicin , epirubicin, liều lượng của doxorubicin nên giảm xuống còn 30-40 mg/m² mỗi ba tuần.
Ở những bệnh nhân không thể nhận được liều lượng đầy đủ (như suy giảm miễn dịch, tuổi già), liều lượng thay thế là 15-20 mg / m2 bề mặt cơ thể mỗi tuần.
Chia liều trong ba ngày liên tiếp (20-25 mg/m2 hoặc 0,4-0,8mg/kg mỗi ngày) cho hiệu quả cao hơn nhưng độc tính cũng cao hơn. Dùng doxorubicin hàng tuân cho thấy có hiệu quả như khi dùng mỗi 3 tuần. Liều lượng khuyến cáo là 20 mg/m2 hàng tuần, mặc dù đã có đáp ứng mong muốn với liều 6-12 mg/m2. Dùng thuốc hàng tuần cho thấy có giảm độc tính tim so với dùng mỗi 3 tuần.
Liều dùng có thể cần phải được giảm ở trẻ nhỏ và người già. Khuyến cáo liều tích lũy doxorubicin cho người già từ 70 tuổi trở lên được giới hạn là 450 mg/m2 diện tích bề mặt cơ thể.
Liều dùng cho trẻ em nên được giảm xuống vì có nguy cơ tăng độc tính tim muộn và cần theo dõi chức năng tim. Cần dự tính trước có độc tính trên tủy, ít nhất 10 đến 14 ngày sau khi bắt đầu điều trị, nhưng thường phục hồi nhanh chóng do lượng tủy xương dự trữ của trẻ em lớn hơn so với người lớn.
Liều tích lũy tối đa ở trẻ em là 400 mg / m2.
Nhỏ thuốc vào bàng quang
Doxorubicin có thể được dùng băng cách nhỏ giọt bàng quang để điều trị ung thư bề mặt bàng quang sau khi căt bỏ tuyến tiền liệt. Tuy nhiên, phương pháp này chống chỉ định trong các khối u bàng quang xâm lấn.
25 ml dung dịch chứa 50 mg doxorubicin hydrochloride, được trộn dưới điều kiện vô trùng với 20 ml nước muối bình thường và được thấm qua ống thông vào bàng quang. Nồng độ tối ưu là khoảng 1 mg / ml. Dung dịch thuốc nên còn trong bàng quang khoảng 1-2 giờ Trong thời gian này bệnh nhân nên được xoay 90 độ mỗi 15 phút.
Để tránh bị pha loãng với nước tiểu, bệnh nhân nên được thông báo không uống bất cứ thứ gì trong khoảng 12 giờ trước khi nhỏ thuốc (sẽ làm giảm sản xuất nước tiểu khoảng 50 ml /h).
Việc nhỏ thuốc có thể được lặp lại sau 1 tuần hoặc 1 tháng, phụ thuộc vào việc điều trị phòng bệnh hay chữa bệnh.
Hạn chế về liều tích lũy tối đa giống như đối với truyền tĩnh mạch là không áp dụng đối với nhỏ giọt bàng quang, vì hấp thu toàn thân của doxorubicin không đáng kể.
Suy yếu chức năng gan
Nếu có suy yếu chức năng gan, liều lượng nên được giảm theo bảng sau:
| Nồng độ bilirubin trong huyết tương
(mg/dL) |
Bromo sulpho phthalein | Liều giảm (%) |
| 1,2-3,0 | 9-15% | 50 % liều bình thường |
| 3,0-5,0 | >15% | 75% liều bình thường |
Suy thận
Trong trường hợp suy thận có GFR <10 ml / phút, dùng 75% liều thông thường.
4.3. Chống chỉ định:
Quá mẫn với doxorubicin hoặc bất kỳ thành phần nào của thuốc, hoặc anthracyclines hoặc anthracenediones khác.
Chống chỉ định tiêm tĩnh mạch:
Ức chế tủy kéo dài hoặc viêm miệng nặng xuất hiện trong quá trình điều tẩy độc tế bào hoặc xạ trị trước đó
Nhiễm trùng
Chức năng gan suy giảm nghiêm trọng
Loạn nhịp tim nặng, suy tim, nhồi máu trước tim, bệnh viêm tim cấp tính
Đã từng điều trị băng anthracyclines với liều tích lũy tối đa
Xu hướng tăng xuất huyết
Thời kì mang thai và cho con bú
Chống chỉ định nhỏ giọt bàng quang:
Các khối u xâm lấn đã thâm nhập vào bàng quang (ngoài T1)
Nhiễm trùng đường tiết niệu
Viêm bàng quang
Vấn đề với đặt ống thông (ví dụ: niệu đạo hẹp)
Tiểu ra máu
4.4 Thận trọng:
CẢNH BÁO
Doxorubicin chỉ nên sử dụng dưới sự giám sát của bác sĩ có kinh nghiệm điều trị bằng liệu pháp gây độc tê bào.. Bênh nhân cần hồi phục hoàn toàn khỏi các độc tính cấp (ví dụ như viêm dạ dày, giảm bạch cầu, giảm tiểu cầu, và các nhiễm trùng toàn thân) trong lần đầy điều trị độc tế bào trước đó. Khi khởi đầu điều trị bằng doxorubicin cần tiến thành các đánh giá: số đếm tế bào máu, nồng độ bilirubin toàn phần, AST. Và creatinine trong huyết thanh, và chức năng tim được các định bằng chức năng tống máu thất trái (LVEF). Bệnh nhân cần được giám sát chặt chẽ trong quá trình điều trị để phòng các biến chứng lâm sàng có thể xảy ra do ức chế tủy. Chăm sóc hỗ trợ có thể cần thiết để điều trị giảm bạch cầu trung tính nặng và biến chứng nhiễm trùng nghiêm trọng. Theo dõi khả năng ngộ độc tim cũng rất quan trọng, đặc biệt là khi có tích lũy doxorubicin liều cao. Doxorubicin có thể làm tăng độc tính của các liệu pháp điều trị ung thư khác.
Độc tính trên tim mạch:
Độc tính tim là một nguy cơ đã biết khi điều tri bằng anthracycline, có thể biểu hiện sớm (cấp tính) hoặc muộn (chậm). Độc tính tim sớm của doxorubicin chủ yếu là nhịp nhanh xoang, điện tâm đồ (ECG) bắt thường như thay đổi sóng ST-T không cụ thể. Loạn nhịp nhanh, bao gồm ngoại tâm thu thất và nhịp nhanh thất, nhịp tim chậm, cũng như block nhĩ thất và block nhánh cũng đã được báo cáo. Những biểu hiện này thường không dự đoán sự phát triển tiếp theo của độc tính tim muộn, hiếm khi quan trọng trên lâm sàng, và nói chung không được coi là dấu hiệu để đình chỉ điều trị bằng doxorubicin.
Độc tính tim muộn thường xảy ra vào cuối quá trình điều trị bằng doxorubicin hoặc trong vòng 2 đến 3 tháng sau khi chấm dứt điều trị, có thể muộn hơn, có trường hợp vài tháng đến nhiều năm sau khi hoàn thành điều trị. Bệnh cơ tim muộn, biểu hiện bởi giảm LVEF hoặc các dấu hiệu và triệu chứng của suy tim sung huyết (CHF) như nhịp tim nhanh, khó thở, phù phổi, tim to, gan to, thiểu niệu, bằng bụng, tràn dịch màng phổi, và nhịp ngựa phi. Hiệu ứng bán cấp, chẳng hạn như viêm màng ngoài tim / viêm cơ tim cũng đã được báo cáo. Suy tim sung huyết đe dọa tính mạng là biểu hiện nghiêm trọng nhất của bệnh cơ tim do anthracycline, là độc tính trong liều tích lũy của thuốc.
Khả năng suy yếu chức năng cơ tim tiên triển, dựa trên một số dấu hiệu, triệu chứng và sự suy giảm phân suất tống máu thất trái (LVEF) được ước tính là 1-2% với tổng liều tích lũy của doxorubicin 300 mg/m2, là 3-5% với liểu 400 mg/m2, 5-8% với liều 450 mg/m2 và 6-20% với liều 500 mg/m2 được dùng trong phác đồ tiềm liều tấn công một lần mỗi 3 tuàn. Trong một đánh giá hồi cuwsy, xấc suất xảy ra suy tim xung huyết được báo cáo là 5/168 (3%) ở liều tích lũy của doxorubicin là 430 mg/m2, 8/10 (7%) ở liều 575 mg/m2 và 3/14 (21%) ở liều 728 mg/m2. Trog một nghiên cứu tiền cứu về sử dung doxorubicin phối hợp với cyclophosphamide, fluorouracil và/hoặc vicristin ở bệnh nhân bị ung thư vú hoặc ung thư phổi tế bòa nhỏ, xác suất xảy ra suy tim xung huyết ở các liều tích lũy doxorubicin khác nhau là 1,5% với liều 30 mg/m2, 4,9% với liều 400 mg/m2, 7,7% với liều 450 mg/m2 và 20,5% với liều 500 mg/m2. Nguy cơ xảy ra suy tim xung huyết tăng lên nhanh chóng khi tổng liều tích lũy doxorubicin vượt quá 400 mg/m2.
Độc tính tim có thể xảy ra khi dùng liều thấp hơn ở những bệnh nhân đã chiếu xạ trung tâm thất/màng ngoài tim từ trước, sử dụng đồng thời các thuốc có độc tính với tim khác, phơi nhiễm doxorubicin ở trẻ em và người già. Dữ liệu cũng cho thấy rằng bệnh tim có từ trước là yếu tố cộng hướng làm tăng nguy cơ xuất hiện độc tính cho tim do doxorubicin. Trong trường hợp như vậy, độc tính trên tim có thể xảy ra khi dùng liều thấp hơn liều tích lũy được dề nghị của doxorubicin. Các nghiên cứu cũng gợi ý rằng dùng đồng thời doxorubicin với các thuốc chẹn lênh calci có thể làm tăng nguy cơ gây độc tính của doxorubicin trên tim. Tổng liều doxorubicin được chỉ định dùng cho bệnh nhân cũng cần tính đến việc đã điều trị trước hoặc đồng thời với các chất liên quan như daunorubicin, idarubicin và mitoxantron. Bệnh cơ tim hoặc suy tim sung huyệt có thể gặp phải sau nhiều tháng hoặc nhiều năm ngưng điều trị doxorubicin..
Nguy cơ độc tim cấp tính của doxorubicin ở bệnh nhân nhi có thể nhiều hơn hay thấp hơn ở người lớn. Bệnh nhi dường như là nhóm đối tượng đặc biệt có nguy cơ xuất hiện độc tính chậm trên tim, trong đó bệnh lý cơ tim do doxorubicin gây ra sẽ ảnh hưởng đến sự phát triển cơ tim khi bệnh nhi trưởng thàng, dẫn tới khả năng xuất hiện suy tim xung huyết ở độ tuổi thanh niên. Có tới 40% bệnh nhi bị rối loạn chức năng tim không triệu chứng và 5-10% bệnh nhi có thể bị suy tim xung huyết trong giai đoạn theo dõi dài hạn, Độc tính chậm trên tim này có thể liên quan đến liều doxorubicin. Thời gian theo dõi càng dài, tỷ lệ phát hiện ra độc tính này càng cao. Điều trị suy tim xung huyết do doxorubicin bao gồm sử dụng digitalis, thuốc lợi niệu, các thuốc làm giảm hậy gánh như chất ức chế men chuyển angiotensin I, chế độ ăn muối hạn chế và chế độ nghỉ ngơi. Sự can thiệp này có thể làm giảm triệu chứng và cải thiện tình trạng chức năng của bệnh nhân.
Điều trị trước với digoxin (250 mg mỗi ngày, từ 7 ngày trước khi dùng doxorubicin) cho thấy hiệu quả bảo vệ chống lại độc tính tim.
Theo dõi chức năng tim:
Chức năng tim nên được đánh giá trước khi bệnh nhân được điều trị bằng doxorubicin và phải được theo đõi trong suốt quá trình điều trị để giảm thiểu nguy cơ phát sinh suy tim nặng. Nguy cơ có thể giảm nếu giám sát thường xuyên phân suất tống máu thất trái (LVEEF) trong quá trình điều trị có ngừng đột ngột doxorubicin.. Phương pháp thường được dùng để đánh giá LVEF là chụp mạch nhân phóng xạ (MUGA) hoặc siêu âm tiếng vang (ECHO) cũng như theo dõi điện tâm đồ (ECG). Khuyến khích đánh giá chức năng tim trước khi điều trị bằng phương pháp MUGA hoặc ECHO, đặc biệt là đối với các bệnh nhân có yếu tố nguy cơ gặp độc tính trên tim tăng. Nên kiểm tra định kỳ LVEF bằng MUGA và ECHO, đặc biệt là khi dùng các thuốc anthracyclin ở liều cao và tích lũy. Nên sử dụng thống nhất một kỹ thuật đánh giá trong suốt quá trình theo dõi. Ở những bệnh nhân có yếu tố nguy cơ, đặc biệt những trường hợp đã dùng anthracyclin và anthracenedion từ trước, việc giám sát chức năng tim phải đặc biệt tuân thủ và cần cân nhắc cản thận lợi ích- nguy cơ của việc tiếp tục dùng thuốc cho các bệnh nhân bị suy chức năng tim.
Sinh thiết màng trong tim được coi là biện pháp chẩn đoán nhạy nhất để phát hiện bệnh lý cơ tim do anthracyclin gây ra; tuy nhiên, trên thực tế biện pháp này không thể tiến hành thường quy được. Các biến đổi ở điện tâm đồ như loạn nhịp tim, giảm điện thế đoạn song QRS, hoặc kéo dài quá giới hạn bình thường thời gian tâm thu có thể là dấu hiệu của bệnh cơ tim do anthracyclin gây ram nhưng điện tâm đồ không phải là một phương pháp nhạy hoặc đặc hiệu để theo dõi các độc tính trên tim do anthracyclin.
Ở người lớn, giảm LVEF 10% dưới giới hạn dưới bình thường hoặc giảm tuyệt đối dưới ngưỡng 45% hoặc giảm LVEF 20% ở bất kỳ mức độ nào là dấu hiệu của sự hủy hoại chức năng tim. Ở bệnh nhi, sự hủy hoại chức năng tim trong hoặc sau khi kết thúc điều trị bằng doxorubicin được chỉ ra bằng dấu hiệu sụt giảm tuyệt đối >= 10 bách phân vị hoặc dưới 29% về chỉ số co hồi thất trái (FS), hoặc giảm tuyệt đối 10 bách phân vị hoặc dưới 55% về LVEF. Nói chung, nếu kết quả xét nghiệm chỉ ra sự hủy hoại chức năng tim liên quan đến doxorubicin, cần đánh giá lại lợi ích của việc tiếp tục dùng thuốc so với nguy cơ gây tổn thương tim không hồi phục. Đã có báo cáo về việc xuất hiện loạn nhịp tim cấp đe dọa tính mạng trong khi hoặc vài giờ sau khi dùng doxorubicin.
Độc tính trên máu
Cũng như các thuốc độc tế bào khác, doxorubicin có thể gây suy tủy. Cần giám sát cẩn thận trình trạng suy tủy. Cần đánh giá số đếm toàn bộ và từng loại bạch cầu, hồng cầu và tiểu cầu trước và/hoặc giảm bạch cầu hạt (bạch cầu trung tính) có hồi phục là những biểu hiện chủ yếu của độc tính về huyết học của doxorubicin và là độc tính cấp liên quan đến liều dùng thường gặp nhất của thuốc này. Với bảnh liểu điều trị khuyến cáo, tình trạng giảm bạch cầu thường nhất thời, đạt điểm thấp nhất sau khi dùng thuốc từ 10-14 ngày và thường hồi phục vào ngày thứ 21. Giảm tiểu cầu và thiếu máu có thể cuất hiện. Hậu quả lâm sàng của suy tủy nghiêm trọng bao gồm sốt, nhiễm trùng, nhiễm trùng/nhiễm khuẩn huyết, sốc nhiễm trùng, xuất huyết, thiếu oxy ở mô hoặc tử vong.
Bệnh bạch cầu thứ phát
Sự xuất hiện thứ phát của bệnh bạch câu dòng tủy cấp tính (AML) hoặc hội chứng dị sinh tủy (MDS) đã được báo cáo phổ biến nhất ở những bệnh nhân được điều trị với phác đồ điều trị hóa trị liệu có chứa anthracyclines (bao gồm cả doxorubicin) và các tác nhân chống ung thư gây tổn hại DNA, kết hợp với xạ trị, khi bệnh nhân trước đó đã được điều trị rất nhiều với các thuốc gây độc tế bào, hoặc khi đã tăng liêu anthracyclines. Trường hợp như vậy thường xảy ra sau khoảng thời gian 1-3 năm. Bệnh nhân đã được điều trị với liều cao cyclophosphamide, đã từng xạ trị, hoặc trên 50 tuổi tăng nguy cơ AML hoặc MDS thứ phát.
Bệnh nhân nhi cũng có nguy cơ AML thứ phát.
Tác dụng phụ nơi tiêm
Xơ cứng tĩnh mạch có thể do tiêm vào tĩnh mạch nhỏ hoặc do tiêm nhiều lần vào cũng một tĩnh mạch. Tuân thủ quy trình sử dụng được khuyến cáo có thể giảm thiểu nguy cơ viêm tĩnh mạch/ tĩnh mạch huyết khối tại chỗ tiêm.
Sự Thoát mạch
Khi tiêm tĩnh mạch doxorubicin, sự thoát mạch có thê xảy ra kèm hoặc không kèm theo cảm giác đau nhức và nóng. Nếu có bất kỳ dấu hiệu hay triệu chứng của thoát mạch xảy ra, ngưng tiêm hoặc tiêm truyền ngay lập tức và bắt đầu với tĩnh mạch khác. Nếu nghi ngờ có thoát mạch, có thể dùng đá chườm lên 15 phút / ngày 1 lần trong 3 ngày.
Suy gan
Chuyển hóa và thải trừ của doxorubicin xảy ra chủ yếu băng đường gan mật, nên độc tính ở liều đề nghị của doxorubicin có thể tăng trên bệnh nhân suy gan, do đó, trước khi cho liều, cần đánh giá chức năng gan bằng các xét nghiệm thông thường như SGOT, SGPT, phosphatase kiềm, và bilirubin.
THẬN TRỌNG
Tổng quát
Doxorubicin không phải là một tác nhân diệt khuẩn. Doxorubicin gây nôn. Thuốc chống nôn có thể làm giảm buồn nôn và nôn mửa, nên dự phòng chống nôn trước khi dùng doxorubicin, đặc biệt khi có kết hợp với các thuốc gây nôn khác.
Thông tin cho bệnh nhân
Bệnh nhân phải được thông báo về các phản ứng ngoại ý của doxorubicin, bao gồm các hội chứng dạ dày ruột (buồn nôn, nôn, tiêu chảy và viêm dạ dày) và các biến chứng giảm bạch cầu có thể xảy ra. Bệnh nhân nên xin tư vấn bác sĩ nếu bị nôn, mất nước, sốt, có dấu hiệu nhiễm trùng, hội chứng suy tim xung huyết, hoặc đau ở vết tiêm sau khi điều trị bằng doxorubicin. Nên thông báo cho bệnh nhân khả năng có thể bị rụng lông tóc. Bệnh nhân cần được khuyến cáo để khỏi lo lắng nếu nước tiểu có màu đỏ trong 1-2 ngày sau khi dùng doxorubicin, Bệnh nhân cũng cần biết khi điều trị bằng doxorubicin có thể có nguy cơ hủy hoại cơ tim không hồi phục cũng như nguy cơ giảm bạch cầu do việc điều trị. Doxorubicin có thể gây hủy hoại hiễm sắc thể trong tinh trùng, bệnh nhân nam trải qua điều trị bằng doxorubicin nên sử dụng các biện pháp tránh trai hiệu quả. Phụ nữ điều trị bằng doxorubicin có thể bị vô kinh không hồi phục hoặc mãn kinh sớm.
Kiểm tra trong phòng thí nghiệm
Bước đầu điều trị với doxorubicin đòi hỏi phải quan sát theo dõi định kỳ công thức máu của bệnh nhân, kiểm tra chức năng gan, và phân suất tống máu thất trái. Xét nghiệm chức năng gan có thể thấy bất thường. Cũng như các thuốc gây độc tế bào khác, doxorubicin có thể gây ra “hội chứng ly giải khối u” và tăng acid uric máu ở những bệnh nhân có khối u phát triển nhanh. Nên đánh giá nồng độ acid uric, kali, calci, phosphor và creatinine trong máu sau làn điều trị đầu tiên. Bổ sung nước, kiềm hóa nước tiểu và dự phòng bằng allopurinol để ngăn ngừa viecj tăng acid uric máy có thể giảm thiếu các biến chứng tiềm tang của hội chứng ly giải khối u.
Dùng cho trẻ em
Bệnh nhân nhi có thể tăng nguy cơ ngộ độc tim về sau. Khuyến cáo đánh giá chức năng tim định kỳ để theo dõi độc tính này . DoxorubicIn, được dùng trong các phác đồ hóa trị liệu chuyển khoa cho các bệnh nhân nhi , có thể gây tốn hại sự phát triển trước tuổi dậy thì. Nó cũng có thể góp phần gây suy tuyến sinh dục, thường là tạm thời. Bệnh nhi được điều trị bằng doxorubicin hoặc chất ức chế topoisomerase II khác có nguy cơ phát triển bệnh bạch cầu dòng tuỷ cấp tính và các khối ung thư khác. Bệnh nhân nhi đồng thời điều trị bằng doxorubicin và actinomycin-D có biểu hiện viêm phổi cấp tính ở nhiều thời điểm khác nhau sau khi xạ trị tại chỗ.
Dùng cho người già
Không có sự khác biệt tổng thể về an toàn và hiệu quả được quan sát thấy giữa các bệnh nhân cao tuổi và bệnh nhân trẻ tuổi, nhưng cần lưu ý một số bệnh nhân lớn tuổi có thể nhạy cảm nhiều hơn với tác dụng của thuốc. Khi cân nhắc điều trị băng doxorubicin trên bệnh nhân cao tuổi, ngoài độ tuổi của bệnh nhân, nên dựa trên tình trạng sức khỏe và bệnh lý gần đây.
Tác động của thuốc trên người lái xe và vận hành máy móc.
Những bệnh nhân nếu bị bất kỳ tác dụng phụ có thể làm giảm khả năng lái xe (buồn ngủ, buồn nôn hoặc nôn mửa) nên tránh lái xe và vận hành máy móc.
4.5 Sử dụng cho phụ nữ có thai và cho con bú:
Xếp hạng cảnh báo
AU TGA pregnancy category: D
US FDA pregnancy category: D
Thời kỳ mang thai:
Thuốc dùng cho thai kỳ loại D
Doxorubiein đã được tìm thấy trong các mô bào thai (gan, thận, phối) ở nồng độ cao hơn nhiều lần nồng độ trong huyết tương của người mẹ, cho thấy thuốc vượt qua được nhau thai. Doxorubicin gây quái thai và độc phôi thai ở liều 0,8 mg /kg/ ngày (khoảng 1/13 liều được đề nghị ở người dựa trên diện tích bề mặt cơ thể) khi dùng trong thời kỳ tạo cơ quan ở chuột. Đặc tính gây quái thai và phôi cũng được thấy ở những thời điểm khác của quá trình điều trị. Nhạy cảm nhất là khoảng ngày 6 – 9 thời kỳ mang thai ở liều 1,25 mg /kg/ ngày và lớn hơn. Đặc điểm dị tật bao gồm hẹp thực quản và đường ruột, rò khí thực quản, kém phát triển bàng quang và các bất thường tim mạch. Doxorubicin gây độc phôi thai (tăng chết thai) và sẩy thai ở liều 0,4 mg/kg/ngày (khoảng 1/14 liều được đề nghị ở người dựa trên diện tích bề mặt cơ thể) ở thỏ khi dùng trong thời kỳ tạo cơ quan.
Không có nghiên cứu đầy đủ và có kiểm soát ở phụ nữ mang thai. Nếu doxorubicin được sử dụng trong quá trình mang thai, hoặc nếu bệnh nhân có thai trong khi điều trị, bệnh nhân cần được thông báo về các mối nguy hiểm có thể xảy ra cho thai nhi. Phụ nữ có khả năng mang thai cần được tư vấn để tránh thai trong quá trình điều trị doxorubicin và 6 tháng sau đó.
Thời kỳ cho con bú:
Doxorubicin và chất chuyển hóa chính của nó, doxorubicinol, đã được phát hiện trong sữa của một bệnh nhân cho con bú. Do doxorubiein có khả năng gây tác dụng phụ nghiêm trọng ở trẻ bú mẹ, các bà mẹ nên được khuyên ngưng cho con bú trong thời gian điều trị doxorubicin.
4.6 Tác dụng không mong muốn (ADR):
Độc tính trên liều dùng là ức chế tủy và ngộ độc tim. Các phản ứng khác được báo cáo là:
Độc tính tim: xem CẢNH BÁO.
Phản ứng trên da: rụng tóc hoàn toàn có hồi phục xảy ra trong nhiều trường hợp. Tăng sắc tố ở nền móng (tay/chân) và các nếp nhăn da, chủ yếu ở những bệnh nhân nhi, và một vài trường hợp báo cáo có móng bị long ra . Phát ban, ngứa, hoặc nhạy cảm ánh sáng có thể xảy ra.
Trên dạ dày – ruột: Buồn nôn và nôn cấp tính – xảy ra thường xuyên và có thể nghiêm trọng. Điều này có thể được giảm nhẹ bởi thuốc chống nôn. Viêm niêm mạc (viêm miệng và viêm thực quản) có thể xảy ra trong vòng 5-10 ngày kể từ ngày bắt đầu điều trị, và hầu hết các bệnh nhân hồi phục trong vòng 5-10 ngày tiếp theo. Hậu quả có thê nghiêm trọng, dẫn đến loét và nhiễm trùng nặng . Phác đồ điều trị dùng doxorubicin ba ngày liên tiếp cho tác động mạnh hơn, viêm niêm mạc nghiêm trọng hơn.
Loét và hoại tử đại tràng, đặc biệt là manh tràng, có thể xảy ra, dẫn đến chảy máu hoặc nhiễm trùng nghiêm trọng, có thể gây tử vong. Phản ứng này đã được báo cáo ở những bệnh nhân mắc bệnh bạch cầu cấp tính không thuộc tế bao lympho diéu tri bang doxorubicin kết hợp với cytarabine trong 3 ngày. Chán ăn, đau bụng, mất nước, tiêu chảy, tăng sắc tô niêm mạc miệng thỉnh thoảng được báo cáo.
Độc trên máu: xem CẢNH BÁO.
Quá mẫn: Sốt, ớn lạnh, và nổi mê đay đã được báo cáo thường xuyên. Sốc phản vệ có thể xảy ra. Một trường hợp nhạy cảm chéo rõ ràng với lincomycin đã được báo cáo.
Thần kinh: độc thần kinh ngoại vi dưới dạng rối loạn cảm giác hoặc vận động tại chỗ đã được báo cáo ở bệnh nhân điều trị với doxorubicin trong động mạch, chủ yếu là kết hợp với cisplatin. Các nghiên cứu trên động vật đã chứng minh có xảy ra co giật và hôn mê ở loài gặm nhấm và chó được điều trị với doxorubicin tiêm truyền động mạch cảnh. Co giật và hôn mô đã được báo cáo ở những bệnh nhân được điều trị bằng doxorubicin kết hợp với cisplatin hoặc vincristine.
Mắt – Viêm kết mạc, viêm giác mạc, chảy nước mắt hiếm khi xảy ra.
Phản ứng khác- Tình trạng bất ổn / suy nhược đã được báo cáo.
Thông báo cho Bác sĩ những tác dụng không mong muốn gặp phải khi sử dụng thuốc.
4.7 Hướng dẫn cách xử trí ADR:
Ngừng sử dụng thuốc. Với các phản ứng bất lợi nhẹ, thường chỉ cần ngừng thuốc. Trường hợp mẫn cảm nặng hoặc phản ứng dị ứng, cần tiến hành điều trị hỗ trợ (giữ thoáng khí và dùng epinephrin, thở oxygen, dùng kháng histamin, corticoid…).
4.8 Tương tác với các thuốc khác:
Doxorubicin được chuyển hóa chủ yếu ở gan. Khi điều trị đồng thời với các thuốc gây thay đổi chức năng gan có thể ảnh hưởng đến quá trình chuyển hóa doxorubicin, dược động học, hiệu quả điều trị, độc tính. Độc tính của doxorubicin, đặc biệt là trên máu, bệnh dạ dày và ruột, có thể tăng lên khi doxorubicin được sử dụng kết hợp với các thuốc gây độc tế bào khác.
Paxlitaxel:
Đã có một số báo cáo trong các tài liệu ghi nhận sự gia tăng độc tính tim khi doxorubicin được phối hợp với paclitaxel. Hai nghiên cứu công bố răng nếu truyền paclitaxel hơn 24 giờ tiếp theo là truyền doxo-rubicin hơn 48 giờ sẽ gây giảm đáng kể độ thanh thải của doxorubicin, giảm bạch cầu và viêm miệng có thể nặng hơn.
Progesteron:
Trong một nghiên cứu được công bô, progesterone được tiêm tĩnh mạch cho bệnh nhân bị khối u ác tính nặng (ECOG PS <2) ở liều cao (lên đến 10 g trong 24 giờ) đi kèm với một liều doxorubicin cố định (60 mg/m2), thấy làm nặng thêm sự giảm bạch cầu trung tính và giảm tiểu cầu do doxorubicin.
Verapamil:
Một nghiên cứu về ảnh hưởng của verapamil với độc tính cấp tính của doxorubicin ở chuột cho thấy nồng độ đỉnh ban đầu trong tim của doxorubicin cao hơn, gây tác động mạnh hơn và thoái hóa nghiêm trọng mô tim dẫn đến tăng tử vong.
Cyclosporine:
Cyclosporine dùng kém với doxorubicin có thể dẫn đến tăng AUC cho cả doxorubicin và doxorubicinol, có thể là do giảm thanh thải của thuốc mẹ và giảm chuyển hóa doxorubicinol. Một số báo cáo cho rằng khi cyclosporine dùng kèm với doxorubicin làm tăng độc tính máu nặng hơn và kéo dài hơn so với dùng doxorubicin một mình. Tình trạng hôn mê, co giật cũng đã được mô tả.
Dexrazoxan: Trong một nghiên cứu lâm sàng với phụ nữ bị ung thư vú di căn, sử dụng đồng thời thuốc bảo vệ tim, dexrazoxan, điều trị khởi đầu với phác đồ gồm fluorouracil, doxorubicin và cyclophosphamid (FAC), tỷ lệ đáp ứng của khối u thấp hơn. Việc bắt đầu sử dụng dexrazoxan muộn hơn (sau khi tiêm truyền một liều tích lũy doxorubicin là 300 mg/m2- có trong thành phần của FAC) không liên quan đến việc giảm tác dụng của hóa trị liệu. Dexrazoxan chỉ được chỉ định trên phụ nữ bị ung thư vú di căn đã được dùng liều doxorubicin tích lũy 300 mg/m2 và đang tiếp tục điều trị bằng doxorubicin.
Cytarabin:
Hoại tử đại tràng biểu hiện bằng viêm manh tràng, phân có máu và nhiễm trùng nghiêm trọng và đôi khi gây tử vong khi kết hợp doxorubicin tiêm tĩnh mạch hàng ngày trong 3 ngày và cytarabine truyền liên tục hàng ngày trong khoảng 7 ngày hoặc nhiều hơn.
Cyclophosphamide:
Khi điều trị bổ sung cyelophosphamide với doxorubicin không có biểu hiện ảnh hưởng , nhưng có thể tăng ảnh hưởng đến doxorubicinol, một chất chuyển hóa của doxorubicin. Doxorubicinol chỉ có 5% tác động gây độc tế bào của doxorubicin. Điều trị đồng thời với doxorubicin đã được báo cáo làm trầm trọng thêm tác động viêm bàng quang xuất huyết của cyclophosphamide. Bệnh bạch cầu dòng tủy cấp tính đã được báo cáo là một bệnh ác tính thứ hai sau khi điều trị bằng doxorubicin và cyclophosphamide.
Tài liệu cũng ghi nhận các tương tác thuốc sau đây: Phenobarbital làm tăng thải trừ doxorubicin; nồng độ phenyltoin có thể bị giảm do doxorubicin; steptozocin có thể ức chế sự chuyển hóa ở gan của doxorubicin; saquinavir kết hợp vs cyclophosphamide, doxorubicin, etoposide làm tăng độc tính niêm mạc ở những bệnh nhân lymphoma không kèm Hodgkin có liên quan tới HIV; và sử dụng vắc xin sống cho bệnh nhân bị ức chế miễn dich, bao gồm những bệnh nhân đã qua hóa trị liệu với thuốc có gây độc tế bòa có thể gặp nguy hại.
4.9 Quá liều và xử trí:
Dùng liều duy nhất 250 và 500 mg đã gây tử vong.
Sự quá liều có thể gây thoái hoá cấp cơ tim trong vòng 24h và gây suy tủy nặng, ảnh hưởng này mạnh nhất sau 10-15 ngày sử dụng.
Quá liều cấp tính doxorubicin làm tăng tác dụng độc hại gây viêm niêm mạc, giảm bạch cầu, giảm tiểu cầu. Điều trị quá liều cấp tính gồm: các bệnh nhân bị ức chế tủy nặng cân nhập viện, dùng kháng sinh, truyền tiểu cầu và điều trị triệu chứng viêm niêm mạc. Có thể xem xét sử dụng yếu tố tăng trương hệ tạo máu (G-CSF, GM-CSF)
Liều tích lũy của doxorubicin làm tăng nguy cơ bệnh cơ tim và suy tim sung huyết. điều trị nên bao gồm quản lý chặt chẽ suy tim sung huyết bằng digitalis, thuốc lợi tiểu, và thuốc làm giảm hậu tải chẳng hạn như ức chế men chuyển.
Suy tim muộn có thể xảy sau khi quá liều sáu tháng. Bệnh nhân nên được theo dõi cẩn thận, và điều trị dấu hiệu suy tim phát sinh băng các biện pháp thông thường.
5. Cơ chế tác dụng của thuốc :
5.1. Dược lực học:
Phân nhóm dược lý: chất gây độc tế bào (anthracycline và các hợp chất liên quan)
Doxorubiein là một kháng sinh nhóm anthracycline. Nó có tác dụng chống ung thư thông qua cơ chế gây độc tế bào do xen vào DNA, ức chế enzyme topoisomerase II, hình thành các gốc tự do chứa oxy (ROS). Tất cả các tác động này gây ảnh hưởng có hại đến sự tổng hợp DNA: sự chen vào của các phân tử doxorubicin dẫn đến ức chế RNA – DNA polymerase băng cách làm rối loạn cơ chế nhận biết và các thứ tự đặc hiệu; sự ức chế topoisomerase II dẫn đến phá vỡ sợi đơn và kép của chuỗi ADN. Sự cắt đứt DNA bắt nguồn từ các phản ứng hóa học của các gốc tự do chứa oxy như gốc hydroxyl OH. Hậu quả là có thể gây đột biến gen và nhiễm sắc thể.
Độc tính đặc hiệu của doxorubicin có liên quan đến hoạt động tăng sinh của tế bào bình thường. Vì vậy, tủy xương, dạ dày và đường ruột và tuyến sinh dục là các mô chính bị hư hỏng.
Một nguyên nhân quan trọng khi điều trị thất bại với doxorubicin và anthracyclines khác là sự đề kháng. Để cố gắng vượt qua sự để kháng của tế bào với doxorubicin, có thể dùng các thuốc chẹn kênh canxi như verapamil với mục tiêu tác động chính là màng tế bào.
Verapamil ức chế các kênh vận chuyển canxi chậm và có thể tăng sự hấp thu doxorubicin vào tế bào. Sự kết hợp doxorubicin và verapamil đi kèm với các hiệu ứng độc hại nghiêm trọng ở thí nghiệm trên động vật.
Cơ chế tác dụng:
Hoạt tính sinh học của doxorubicin là do doxorubicin gắn vào DNA làm ức chế các enzym cần thiết để sao chép và phiên mã DNA. Doxorubicin gây gián đoạn mạnh chu kỳ phát triển tế bào ở giai đoạn phân bào S và giai đoạn gián phân, nhưng thuốc cũng tác dụng trên các giai đoạn khác của chu kỳ phát triển tế bào.
[XEM TẠI ĐÂY]
5.2. Dược động học:
Sau tiêm tĩnh mạch, doxorubicin nhanh chóng được loại trừ ra khỏi máu, và phân phối vào các mô phối, gan, tim, lá lách, hạch bạch huyết, tủy xương và thận. Nồng độ thuốc tương đối thấp nhưng kéo dài được tìm thấy trong mô khối u.
Doxorubicin được chuyển hóa nhanh chóng trong gan. Doxorubicinol là chất chuyển hóa phổ biến nhất, mặc dù có doxorubicin-7-deoxyaglycone và doxorubicinol-7 deoxyaglycone trên khá nhiều bệnh nhân . Khoảng 40-50% liều dùng được bài tiết qua mật trong vòng 7 ngày, trong đó khoảng một nửa là thuốc chưa chuyển hóa. Chỉ có khoảng 5% liều dùng được bài tiết qua nước tiểu trong vòng 5 ngày.
Doxorubicinol, chất chuyển hóa chính (có hoạt tính), được bài tiết qua mật và nước tiểu. Nó không qua được hàng rào máu não, nhưng qua nhau thai và vào được trong sữa mẹ. Sự đảo thải doxorubicin ra khỏi máu gồm ba pha với thời gian trung bình là 12 phút, 3,3 giờ và 30 giờ.
Thể tích phân bố là 25 1, mức độ găn kết protein huyết tương là 60-70%. Có sự thay đổi đáng kể trong chuyển dạng sinh học trên nhiêu bệnh nhân. Sự thanh thải rõ ràng là không liên quan đến liều, nhưng cao hơn ở nam giới.
Suy giảm chức năng gan gây bài tiết chậm hơn, do đó tăng lưu giữ và tích tụ thuốc trong huyết tương và các mô. Thường cần phải giảm liều mặc dù không có mối quan hệ rõ ràng giữa các xét nghiệm chức năng gan, độ thanh thải doxorubicin và độc tính lâm sàng. Do doxorubicin và chất chuyển hóa được bài tiết trong nước tiểu chỉ với một mức độ nhỏ, nên không có chỉ dẫn rõ ràng rằng dược động học, độc tính của doxorubicin có thay đổi ở những bệnh nhân có suy giảm chức năng thận.
Tuy nhiên, ở bệnh suy thận nặng có thể ảnh hưởng đến sự thải trừ hoàn toàn doxorubicin và đòi hỏi phải giảm liều.
Trong một nghiên cứu ở những bệnh nhân béo phì (> 130% trọng lượng lý tưởng), độ thanh thải của doxorubicin bị giảm xuống và thời gian bán hủy tăng lên so với nhóm cân nặng bình thường. Có thể cần thiết phải điều chỉnh liều trên bệnh nhân béo phì.
5.3 Giải thích:
Chưa có thông tin. Đang cập nhật.
5.4 Thay thế thuốc :
Chưa có thông tin. Đang cập nhật.
*Lưu ý:
Các thông tin về thuốc trên Pharmog.com chỉ mang tính chất tham khảo – Khi dùng thuốc cần tuyệt đối tuân theo theo hướng dẫn của Bác sĩ
Chúng tôi không chịu trách nhiệm về bất cứ hậu quả nào xảy ra do tự ý dùng thuốc dựa theo các thông tin trên Pharmog.com
6. Phần thông tin kèm theo của thuốc:
6.1. Danh mục tá dược:
6.2. Tương kỵ :
Doxorubicin không được trộn với bất cứ thuốc nào sau đây (và cũng không được truyền nhỏ giọt trong cùng dây truyền): Heparin, fluorouracil, aminophylin, cephalothin, methotrexat, dexamethason, diazepam, hydrocortison, furosemid.
Doxorubicin bền vững trong dung dịch truyền phối hợp với vincristin. Một dung dịch phối hợp phố biến trong dung dịch natri clorid 0,9% chứa doxorubicin 1,4 mg/lít và vincristin 0,33 mg/lít. Doxorubicin cũng có thể kết hợp với cyclophosphamid, dacarbazin, bleomycin, vinblastin.
6.3. Bảo quản:
Bảo quản ở nhiệt độ 2-8oC. Tránh ánh sáng. Không đông lạnh.
Sau khi pha thành dịch truyền tĩnh mạch: 12 giờ ở 2-8°C.
6.4. Thông tin khác :
XỬ LÝ VÀ TIÊU HỦY THUỐC
Cần xem xét để đưa ra quy trình xử lý và hủy bỏ thích hợp các loại thuốc chống ung thư. Một số hướng dẫn về quy trình này đã được công bố. Hiện chưa thống nhất tất cả các thủ tục đề nghị trong các hướng dẫn này là cần thiết hoặc phù hợp. Tuy nhiên, do tính chất độc hại của dược chất này, các khuyến nghị dưới đây được đưa ra để đảm bảo an toàn:
Nhân viên cần được huấn luyện tốt để có kỹ thuật pha thuốc và xử lý.
Phụ nữ có thai nên tránh làm việc với thuốc này.
Nhân viên xử lý doxorubicin nên mặc quần áo bảo hộ: kính, áo choàng và gang tay và khẩu trang.
Quy định khu vực riêng để pha chế (tốt nhất là dưới một hệ thống hút khí). Bề mặt nơi làm việc càn được bảo bệ bằng giấy thấm hút lót nhựa dùng một lần.
Tất cả vật dụng được sử dụng để pha thuốc, sử dụng, hoặc làm sạch, bao gồm cả găng tay, nên được đặt trong túi đựng chất thải có nguy cơ cao để thiêu đốt ở nhiệt độ cao.
Thuốc bị tràn hoặc rò rỉ cần được xử lý bằng dung dịch sodium hypochlorite loãng (1% clo), tốt nhất là bằng cách ngâm, sau đó xả nước.
Tất cả vật liệu làm sạch cần được xử lý như nêu trên.
Trong trường hợp tiếp xúc với da, rửa sạch các vùng bị ảnh hướng với xà phòng và nước hoặc dung dịch natri bicarbonate. Tuy nhiên, không sử dụng bàn chải để chà tránh mài mòn da.
Trong trường hợp tiếp xúc với mắt, lật mí mắt và rửa mắt bị ảnh hưởng nhiều nước trong ít nhất 15 phút. Sau đó đi khám bác sĩ.
Luôn luôn rửa tay sau khi tháo găng tay.
Người chăm sóc bệnh nhân trẻ em đang điều trị bằng doxorubicin cần được tư vấn để có biện pháp phòng ngừa (như đeo găng tay cao su) để tránh tiếp cúc với nước tiểu và các dịch cơ thể của bệnh nhân trong vòng ít nhất 5 ngày sau mỗi lần điều trị.
6.5 Tài liệu tham khảo:
Dược Thư Quốc Gia Việt Nam
Hoặc HDSD Thuốc.
7. Người đăng tải /Tác giả:
Bài viết được sưu tầm hoặc viết bởi: Bác sĩ nhi khoa – Đỗ Mỹ Linh.
Kiểm duyệt , hiệu đính và đăng tải: PHARMOG TEAM