1. Tên hoạt chất và biệt dược:
Hoạt chất : Cefradine
Phân loại: Thuốc Kháng sinh nhóm cephalosporin thế hệ 1.
Nhóm pháp lý: Thuốc kê đơn ETC – (Ethical drugs, prescription drugs, Prescription only medicine)
Mã ATC (Anatomical Therapeutic Chemical): J01DB09.
Biệt dược gốc:
Biệt dược: Greenfacin
Hãng sản xuất : Reyoung Pharmaceutical Co. , Ltd
2. Dạng bào chế – Hàm lượng:
Dạng thuốc và hàm lượng
Bột pha tiêm: 1000 mg/.
Thuốc tham khảo:
| GREENFACIN | ||
| Mỗi lọ bột pha tiêm có chứa: | ||
| Cefradine | …………………………. | 1000 mg |
| Tá dược | …………………………. | vừa đủ (Xem mục 6.1) |

3. Video by Pharmog:
[VIDEO DƯỢC LÝ]
————————————————
► Kịch Bản: PharmogTeam
► Youtube: https://www.youtube.com/c/pharmog
► Facebook: https://www.facebook.com/pharmog/
► Group : Hội những người mê dược lý
► Instagram : https://www.instagram.com/pharmogvn/
► Website: pharmog.com
4. Ứng dụng lâm sàng:
4.1. Chỉ định:
Thuốc được chỉ định trong các trường hợp sau:
Cephradin được chỉ định để điều trị các bệnh nhiễm khuẩn da và cấu trúc da, nhiễm khuẩn đường hô hấp kể cả viêm thùy phổi do các cầu khuẩn Gram dương nhạy cảm, nhiễm khuẩn đường tiết niệu kể cả viêm tuyến tiền liệt và nhiều bệnh nhiễm khuẩn nặng và mạn tính khác và để phòng nhiễm khuẩn trong phẫu thuật.
4.2. Liều dùng – Cách dùng:
Cách dùng :
Dung dịch sau khi pha: Đối với bột tiêm bắp hoặc tĩnh mạch, sau khi hòa tan còn giữ hiệu lực trong 2 giờ ở nhiệt độ dưới 30°C. Kiểm tra để xác định sự bất thường ở dung dịch sau khi pha và dịch pha loãng trong dịch truyền về màu sắc, tiểu phân không tan. Các phần bất thường phải được loại bỏ.
pH của dung dịch sau khi pha: nằm trong khoảng 8,0 – 9,6.
Liều dùng:
Người lớn: Tiêm bắp sâu hoặc tiêm tĩnh mạch chậm hoặc tiêm truyền 500 mg – 1 g, 6 giờ một lần.
Trẻ em: Trẻ đẻ non và trẻ nhỏ cho tới 1 năm tuổi: Chưa xác định liều.
Trẻ em 1 tuổi và lớn hơn: Tiêm bắp hoặc tiêm tĩnh mạch 12,5 – 25 mg/kg thể trọng, 6 giờ một lần.
Dự phòng trước, trong và sau khi mổ:
Đối với người mổ đẻ: Tiêm tĩnh mạch 1g ngay sau khi kẹp cuống rốn và tiêm bắp, hoặc tiêm tĩnh mạch 1g, 6 hoặc 12 giờ sau liều thứ nhất.
Đối với các người bệnh khác: Tiêm bắp hoặc tiêm tĩnh mạch 1 g, trước khi phẫu thuật 1/2 giờ đến 1,5 giờ và cứ 4 đến 6 giờ một lần, tiêm tiếp 1 g, trong vòng 24 giờ sau phẫu thuật. Nhưng không được dùng quá 8 g/ngày.
chú ý Liều cao tới 300 mg/kg thể trọng đã được dùng cho các trẻ nhỏ bị ốm nặng mà không có phản ứng không mong muốn rõ rệt. Liều tối đa một ngày không quá 8 g cho trẻ em.
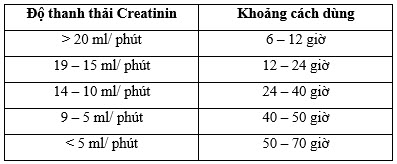
Phải giảm liều đối với người bệnh suy thận. Dùng liều ban đầu là 750 mg, tiếp theo là các liều duy trì 500 mg. Khoảng cách giữa các liều như sau:
4.3. Chống chỉ định:
Trong các trường hợp dị ứng hoặc mẫn cảm với cephradin.
4.4 Thận trọng:
Trước khi bắt đầu điều trị bằng cephradin, phải điều tra kỹ về tiền sử dị ứng của người bệnh với cephalosporin, penicilin hoặc thuốc khác.
Khoảng 10% người bệnh mẫn cảm với penicilin cũng có thể dị ứng với các cephalosporin khác, vì vậy phải rất thận trọng khi dùng cephradin cho những người bệnh đó. Cũng phải thận trọng khi dùng cephradin cho người bệnh có cơ địa dị ứng.
Phải thận trọng khi dùng cephradin cho người bệnh suy thận và có thể cần phải giảm liều. Phải theo dõi chức năng thận và máu trong khi điều trị, nhất là khi dùng thuốc thời gian dài và với liều cao.
Tác động của thuốc trên người lái xe và vận hành máy móc.
Do một số các tác dụng phụ có thể ảnh hưởng đến khả năng lái xe và vận hành máy móc, do đó cần thận trọng khi sử dụng cho các đối tượng này.
4.5 Sử dụng cho phụ nữ có thai và cho con bú:
Xếp hạng cảnh báo
AU TGA pregnancy category: NA
US FDA pregnancy category: NA
Thời kỳ mang thai:
Cephradin qua nhau thai rất nhanh trong thời kỳ mang thai. Các cephalosporin thường được coi như an toàn khi dùng cho người mang thai.
Thời kỳ cho con bú:
Cephradin được tiết vào sữa mẹ với nồng độ thấp. Ba vấn đề có thể xẩy ra cho trẻ đang bú là: Sự thay đổi hệ vi khuẩn ruột, tác động trực tiếp lên trẻ em và ảnh hưởng đến nhận định kết quả cấy vi khuẩn khi cần phải kiểm tra lúc trẻ sốt. Tuy vậy cephradin cũng như như các cephalosporin khác được xếp vào loại có thể dùng khi cho con bú.
4.6 Tác dụng không mong muốn (ADR):
Thường gặp nhất
Phản ứng quá mẫn: Mày đay, phù mạch.
Toàn thân: sốt. phan ứng giống bệnh huyết thanh, phản vệ.
Da: Ban da, mày đay.
Máu: Tăng bạch cầu ưa eosin.
Thần kinh trung ương: Chóng mặt.
Thường gặp, ADR > 1/100
Tiêu hóa: Buồn nôn, nôn, ỉa chảy, viêm đại tràng màng giả.
Máu: Mất bạch cầu hạt, biến chứng chảy máu.
ít gặp, 1/1000 < ADR < 1/100
Thận: Hoại từ ống thận cấp sau khi dùng liều quá cao, và thường liên quan đến người cao tuổi, hoặc người có tiền sử suy thận, hoặc dùng đồng thời với các thuốc có độc tính trên thận như các kháng sinh aminoglycosid.
Viêm thận kẽ cấp tính.
Hiếm gặp, ADR < 1/1000
Gan: Viêm gan, vàng da ứ mật.
Toàn thân: Có thể đau ở chỗ tiêm bắp và viêm tĩnh mạch huyết khối sau khi truyền tĩnh mạch thường trên 6 g/ngày và trên 3 ngày.
Thông báo cho Bác sĩ những tác dụng không mong muốn gặp phải khi sử dụng thuốc.
4.7 Hướng dẫn cách xử trí ADR:
Ngừng sử dụng thuốc. Với các phản ứng bất lợi nhẹ, thường chỉ cần ngừng thuốc. Trường hợp mẫn cảm nặng hoặc phản ứng dị ứng, cần tiến hành điều trị hỗ trợ (giữ thoáng khí và dùng epinephrin, thở oxygen, dùng kháng histamin, corticoid…).
4.8 Tương tác với các thuốc khác:
Dùng đồng thời probenecid uống sẽ cạnh tranh ức chế bài tiết của đa số các cephalosporin ở ống thận, làm tăng và kéo dài nồng độ của cephalosporin trong huyết thanh.
4.9 Quá liều và xử trí:
Xử trí quá liều cần được cân nhắc đến khả năng quá liều của nhiều loại thuốc, sự tương tác thuốc và dược động học bất thường ở người bệnh.
Trường hợp người bệnh bị co giật, nên ngừng thuốc ngay lập tức, điều trị chống co giật nếu có chỉ định trên lâm sàng. Bảo vệ đường hô hấp của người bệnh, hỗ trợ thông khí và truyền dịch. Theo dõi cẩn thận và duy trì trong phạm vi cho phép các biểu hiện sống của người bệnh, như hàm lượng khí – máu, các chất điện giải trong huyết thanh. Trường hợp quá liều trầm trọng, đặc biệt ở người bệnh suy thận, có thể phối hợp lọc máu và truyền máu nếu điều trị bảo tồn thất bại. Tuy nhiên, chưa có dữ liệu nào ủng hộ cho cách điều trị này.
5. Cơ chế tác dụng của thuốc :
5.1. Dược lực học:
Cephradin là một kháng sinh cephalosporin bán tổng hợp, được xếp vào loại cephalosporin thế hệ 1. Cephradin ức chế sự tổng hợp mucopeptid ở thành tế bào vi khuẩn.
Các cephalosporin thế hệ 1 thường có tác dụng in vitro đối với nhiều cầu khuẩn Gram dương, bao gồm Staphylococcus aureus tiết hoặc không tiết penicilinase, các Streptococcus tan máu beta nhóm A (Streptococcus pyogenes)-, các Streptococcus nhóm B (S. agalactiae) và Streptococcus pneumoniae. Cephalosporin thế hệ 1 có tác dụng hạn chế đối với các vi khuẩn Gram âm, mặc dù một vài chủng Escherichia coli, Klebsiella pneumoniae, Proteus mirabilis và Shigella có thể bị ức chế in vitro bởi những thuốc này. Các cephalosporin thế hệ 1 không có tác dụng chống Enterococcus (thí dụ Enterococcus faecalis), Staphylococcus kháng methicilin, Bacteroides fragilis, Citrobacter, Enterobacter, Listeria monocytogenes, Proteus vulgaris, Providencia, Pseudomonas và Serratia.
Cơ chế tác dụng:
Cefradin là một kháng sinh cephalosporin thế hệ 1 bán tổng hợp; dùng đường uống có tác dụng tương tự như cefalexin, đường tiêm tác dụng tương tự cefazolin trong điều trị các nhiễm khuấn nhạy cảm và dự phòng nhiễm khuấn trong phẫu thuật. Thuốc có tác dụng diệt khuấn. Giống như penicilin, cefradin ức chế sự tổng hợp mucopeptid ở thành tế bào vi khuấn.
5.2. Dược động học:
Sau khi tiêm bắp cho người lớn khỏe mạnh có chức năng thận bình thường, nồng độ đỉnh trung bình của cephradin huyết thanh đạt được trong vòng 1 – 2 giờ là 9,9 – 13,6 microgam/ml với liều tiêm 1 g. Khi tiêm tĩnh mạch liều 1 g cephradin cho người lớn có chức năng thận bình thường, nồng độ huyết thanh của thuốc trung bình là 86 microgam/ml sau 5 phút, 50 microgam/ml sau 15 phút, 26 microgam/ml sau 30 phút, 12 microgam/ml sau 60 phút và 1 microgam/ml sau 4 giờ.
Khoảng 6 – 20% cephradin liên kết với protein huyết tương. Nửa đời huyết thanh của cephradin khoang 0,7 – 2 giờ ở người lớn có chức năng thận bình thường. Trong một nghiên cứu, nửa đời tăng lên đến 8,5 – 10 giờ ở người lớn có độ thanh thải creatinin là 11 – 20 ml/phút và lên đến 60 giờ ở những người có độ thanh thải creatinin thấp hơn 10 ml/phút.
Cephradin phân bổ rộng rãi trong các mô và dịch thể, nhưng ít vào dịch não tủy. Thuốc qua nhau thai vào hệ tuần hoàn thai nhi và tiết với lượng nhở vào sữa mẹ. Cephradin bài tiết nguyên dạng trong nước tiểu. Khoảng 60 – 90% hoặc hơn của một liều tiêm bắp hoặc tiêm tĩnh mạch được bài tiết trong vòng 6 giờ ở người bệnh có chức năng thận bình thường. Nồng độ trung bình cephradin trong nước tiểu là 313 microgam/ml ở người lớn có chức năng thận bình thường trong vòng 6 giờ sau khi tiêm bắp 1 liều 500 mg.
Cephradin được thải loại bằng thẩm tách máu và thẩm tách màng bụng.
5.3 Giải thích:
Chưa có thông tin. Đang cập nhật.
5.4 Thay thế thuốc :
Chưa có thông tin. Đang cập nhật.
*Lưu ý:
Các thông tin về thuốc trên Pharmog.com chỉ mang tính chất tham khảo – Khi dùng thuốc cần tuyệt đối tuân theo theo hướng dẫn của Bác sĩ
Chúng tôi không chịu trách nhiệm về bất cứ hậu quả nào xảy ra do tự ý dùng thuốc dựa theo các thông tin trên Pharmog.com
6. Phần thông tin kèm theo của thuốc:
6.1. Danh mục tá dược:
….
6.2. Tương kỵ :
Không nên trộn cefradin tiêm với các kháng sinh khác. Trộn các kháng sinh betalactam trong đó có cefadin với aminoglycosid trong cùng một túi hoặc lọ để tiêm tĩnh mạch làm mất hoạt lực cả hai loại. Nếu cần dùng đồng thời cả 2 loại để điều trị, phải tiêm ở hai chỗ khác nhau.
6.3. Bảo quản:
Cefradin phải được bảo quản ở nơi mát, tránh ánh sáng tập trung hoặc chiếu thẳng. Viên nang và bột để uống và để tiêm phải được bảo quản trong lọ kín ở nhiệt độ không quá 30 độ C, tốt nhất là từ 15 – 30 độ C. Sau khi pha, dịch treo để uống bền vững trong 7 ngày ở nhiệt độ phòng hoặc 14 ngày ở 2 – 8 độ C. Ðối với bột tiêm bắp hoặc tĩnh mạch, sau khi hòa tan còn giữ hiệu lực trong 2 giờ ở nhiệt độ phòng hoặc 24 giờ trong tủ lạnh 5 độ C.
Các dịch truyền cefradin còn giữ hiệu lực trong 10 giờ ở nhiệt độ phòng và 48 giờ ở nhiệt độ lạnh 5 độ C. Nếu để ở lạnh ngay sau khi hòa tan với nước cất vô khuẩn để tiêm ngay, dung dịch trong chai gốc sẽ giữ được hiệu lực tới 6 tuần ở – 20 độ C.
Dung dịch sau khi hòa tan thuốc có thể thay đổi màu từ vàng rơm nhạt đến vàng nhưng sự thay đổi màu này không ảnh hưởng gì đến hiệu lực của thuốc.
6.4. Thông tin khác :
Không có.
6.5 Tài liệu tham khảo:
Dược Thư Quốc Gia Việt Nam


