[Pharmog] – Sẽ chẳng có ích lợi gì khi chỉ nói về thuốc mà không nói gì đến đối tác quyết định một chất hóa học nào đó có phải là thuốc hay không đó là thụ thể ( receptor) của thuốc.
Cho đến nay có 2 nhóm thuốc có tác động gây tăng tiết insulin mà người ta biết đó là nhóm sulfonylureas có rất nhiều thành viên chẳng hạn như glipizide là một và repaglinide không thuộc nhóm sulfonylureas. Đối tác của cả 2 nhóm thuốc này là kênh potassium Kir6.2, kênh potassium này là gì?
Trước hết một cách tổng quát có thể xem kênh potassium thuộc về 2 gia đình lớn đó là gia đình kênh potassium cảm ứng điện thế ( Voltage gated potassium channel) mà chức năng chính là hoạt động tùy thuộc vào điện thế màng tế bào, gia đình thứ hai là một nhóm kênh potassium hoạt động không lệ thuộc vào sự thay đổi điện thế màng tế bào và có thể điều chỉnh nồng độ K+ nội bào tùy thuộc vào quá trình chuyển hóa của tế bào có tên là kênh tiết lưu potassium nội bào ( inwardly rectifier potassium channel- Kir).
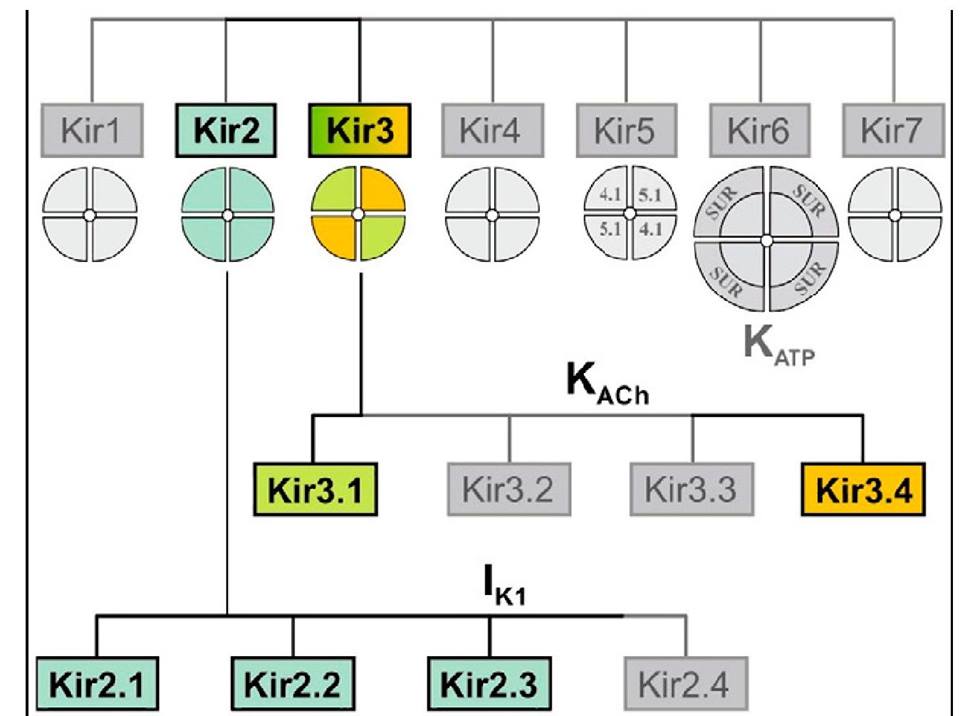
Hình 1.
Các bạn xem hình 1 để thấy toàn thể gia đình của loại kênh này, kênh Kir6.2 thuộc nhóm hoạt động lệ thuộc vào nồng độ ATP nội bào (dĩ nhiên đây là tế bào beta của tiểu đảo Langerhans), khi ATP nội bào tăng kênh này sẽ đóng lại. Kir6.2 là một tetramer được bao bọc bởi 4 protein xuyên màng là vị trí gắn kết với sulfonylureas (Hình 2).

Hình 2.
Trong điều kiện bình thường tế bào beta chuyển hóa đường trong chu trình Krebs làm tăng ATP do đó kênh này đóng lại (Hình 3), hệ quả là K+ không thể xuất bào hiện tượng này tạo một điện thế thích hợp cho kênh calcium cảm ứng điện thế mở dòng Ca++ nhập bào gây tiết insulin.

Hình 3.
Điều này cho thấy không phải tăng glucose gây tiết insulin mà vì tăng nhập bào của glucose qua glucose transporter2 (GLUT2) đã làm tăng chuyển hóa tạo ra ATP. Trong trường hợp đái tháo đường type 2 sự chuyển hóa glucose không đủ do hoặc tiết insulin kém hoặc do đề kháng insulin tạo ra không đủ ATP kênh Kir6.2 không mở được, sulfonylureas & repaglinide gắn vào phức hợp thụ thể sulfonylureas-Kir6.2 làm kênh này đóng lại tạo điều kiện cho dòng Ca++ nhập bào làm tiết insulin (Hình 4) & (Hình 5).
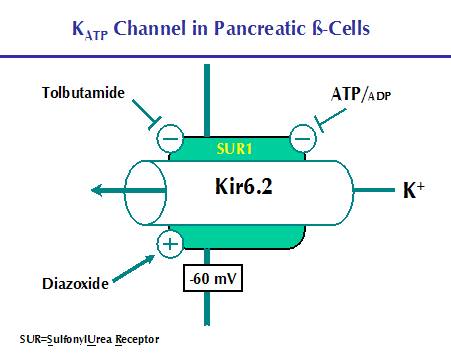
Hình 4.
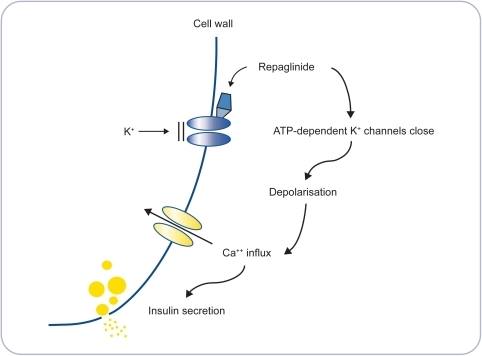
Hình 5.
Repaglinide cũng gắn vào phức hợp này nhưng tại vị trí khác so với sulfonylureas. Như thế ta có thể kết luận cả 2 nhóm thuốc gây tiết insulin đều làm thay công việc của ATP trên kênh Kir6.2 khi chuyển hóa nội bào của tế bào beta không hữu hiệu. Quá trình này là hiện tượng đứng sau của từ ” tăng tiết insulin” một từ ẩn dụ và là sự rảnh rỗi của kẻ vô công rồi nghề đọc molecular pharmacology kể chuyện trà dư tửu hậu.
BS.Phùng Trung Hùng


